
「運動猝死」是近年廣受關注的課題,但心臟科專科陳杰醫生提醒:並不表示職業運動員或喜愛運動人士會有較高的猝死風險,相反,在一般人口之中,有規律運動習慣的人士,死亡風險遠比不做運動的人為低。每天坐超過8小時人士,相較每天坐少於4小時人士,死亡率高出50%」1
「我們一般說的猝死,主要是指『心源性猝死』- 意即在心臟病徵狀發作一小時內突然、非預期死亡。年青患者,心源性猝死成因多與遺傳性心律失常/心肌病/失天性心臟病/心肌炎等有關,而35歲以上患者,心源性猝死多由冠心病引致。」
陳杰醫生說,「心源性猝死是運動員猝死最常見的病因,發病率估計範圍為4萬份之一到 30萬份分之一不等,遠低於一般人口的猝死機率 (約1000份之一至三千份之一不等)2, 3。所以職業運動員猝死的風險其實遠比一般人為低, 而且猝死運動員多患有隱性先天性心律失常或心臟病4。反之若每天坐著超過八小時,完全不運動,死亡風險會高得多。暫時並無醫學研究證明健康人士長期運動會增加猝死風險。

本港最有名的國際馬拉松比賽「香港渣打馬拉松」,陳醫生也曾參與馬拉松參賽者猝死的研究。 陳醫生於2017年3月在美國華盛頓舉行的美國心臟科學院 (American College of Cardiology, ACC)年度科學會議上,發表了香港渣打馬拉松跑者心臟驟停的研究簡報。 研究發現,在2002至2016 年的15年間,香港渣打馬拉松跑者的心臟驟停發生率為每十萬人有1.3例,而死亡率則為每十萬人0.4例,而冠心病、冠狀動脈畸形和心室纖顫是渣打馬拉松跑者心臟驟停的最常見原因。5
「若本身患隱性心臟病,可能會增加運動期間猝死的風險。」他表示。
心源性猝死前有甚麼症狀?
患者可能會感到胸痛、胸悶, 心悸/心跳 , 氣喘,、噁心、頭暈、冒冷汗, 或原因不明的暈厥。 但心源性猝死患者中, 有高達50%在猝死前沒有任何心臟病相關徵狀。部份患者可能有心源性猝死的家族病史。
運動猝死有什麼病因?
有歐美研究顯示,在35歲以下的年青運動員中,先天或遺傳性心肌病或心律失常是心源性猝死的最常見病因。在35歲以上的運動員中,則以冠心病為心源性猝死最常見的病因。
年青的患者運動期間猝死的常見病因包括:
1. 遺傳性心肌病: 包括肥厚性心肌病、擴張性心肌病、浸潤性心肌病(如類澱粉樣蛋白心肌病)、致心律失常性右室心肌病、心室致密化不全等。其中以肥厚性心肌病最為普遍。 在西方,肥厚性心肌病是年青運動員猝死的最常見病因。在一般人口中的發病率為500分之一。肥厚性心肌病患者因基因變異導致心臟肌肉增生、增厚,並可阻塞心臟流出道、可導致暈厥、室性心律失常和猝死。所以患者並不適合做劇烈運動。,陳醫生分享其中一個案例:「曾有一位退休紀律部隊人員,退休了只是一段短時間,身體仍十分fit,但在足球友賽期間忽然暈倒、心跳驟停,身邊的同袍連忙搶救並把他送到急症室,最終幸好救回,其後更確診這位患者有肥厚性心肌病,其後安裝了自動心臟復律除顫器,至今依時服藥,大大減低猝死的風險。」
2. 遺傳性心律失常:如長QT綜合症、Brugada 綜合症、兒茶酚胺多形性室速(CPVT)等。
這些遺傳性心律疾病是由於心臟細胞離子(如鈉、鉀、鈣離子)通道變異引起,可導致室性心律失常(如室性心動過速或心室顫動)和猝死。劇烈運動有可能增加部份患者猝死的風險。這些患者心臟結構一般都沒有異常,部分患者的靜態心電圖都可以是正常的。一般體檢、靜態心電圖、心臟超聲波都可能難以診斷。醫生可能需要通過結合臨床徵狀、靜態心電圖、24小時動態心電圖、運動心電圖、藥物激發測試、基因測試等以確診。可惜目前尚沒有有效的藥物可以根治,藥物只可減低心律失常機率。高危患者(如曾經因心律失常導致暈厥或心跳驟停患者),可能需要植入自動心臟復律除顫器,以減低猝死風險。
3. 失天結構性心臟病:如先天性冠狀動脈
起源異常、先天性主動脈瓣狹窄/主動脈瓣二葉畸形、主動脈血管瘤 等
4. 心肌炎: 心肌炎是指心臟肌肉的炎症。發病原因有很多,但多數是由於病毒、細菌感染、自體免疫性疾病或藥物(如抗癌化療藥、新冠疫苗)等引起的。美國研究顯示,新冠肺炎患者的心肌炎發生率為 每十萬人150 至 4000 例。6
對於職業運動員來說,陳醫生表示,即使歐、美這兩個世界最大的運動醫學體系,也沒有統一的預防運動員猝死標準。「香港大致上跟隨歐洲做法,而且做得更全面一點。現時香港體育學院每年為運動員做心電圖檢查,每二至三年做一次心臟超聲波,過去幾年也發現部分運動員患有先天性隱性心臟病。當中部分運動員確診患有先天性心臟病接受手術後,完全康復,可以繼續參賽。部分運動員確診患有先天性心臟病,被認為不宜再進行高強度運動,雖然有點可惜,但能及早減低他們將來因運動導致猝死的風險。」在2022年的香港心臟專科學院年度學術會議上,亦發表了關於以上篩查結果的簡報。
從經濟效益角度考慮,心電圖或心臟超聲波暫未適合作全民心臟病篩查。目前醫學上未有精準的方法預測一般人口中個別人士的心源性猝死風險,但由於冠心病是心源性猝死的主要要病因,而三高(高血壓、糖尿、高膽固醇)是冠心病的主要高危因素,一般市民如定期進行三高篩查,可有助作冠心病的風險評估。如發現屬冠心病高危群組,可考慮通過運動心電圖或心臟電腦掃描篩查冠心病,及早對症下藥, 或可間接減低因冠心病猝死的風險。
對於心源性猝死高危患者,可考慮預防猝死的終極武「器」— 植入式自動心臟復律除顫器(ICD)。
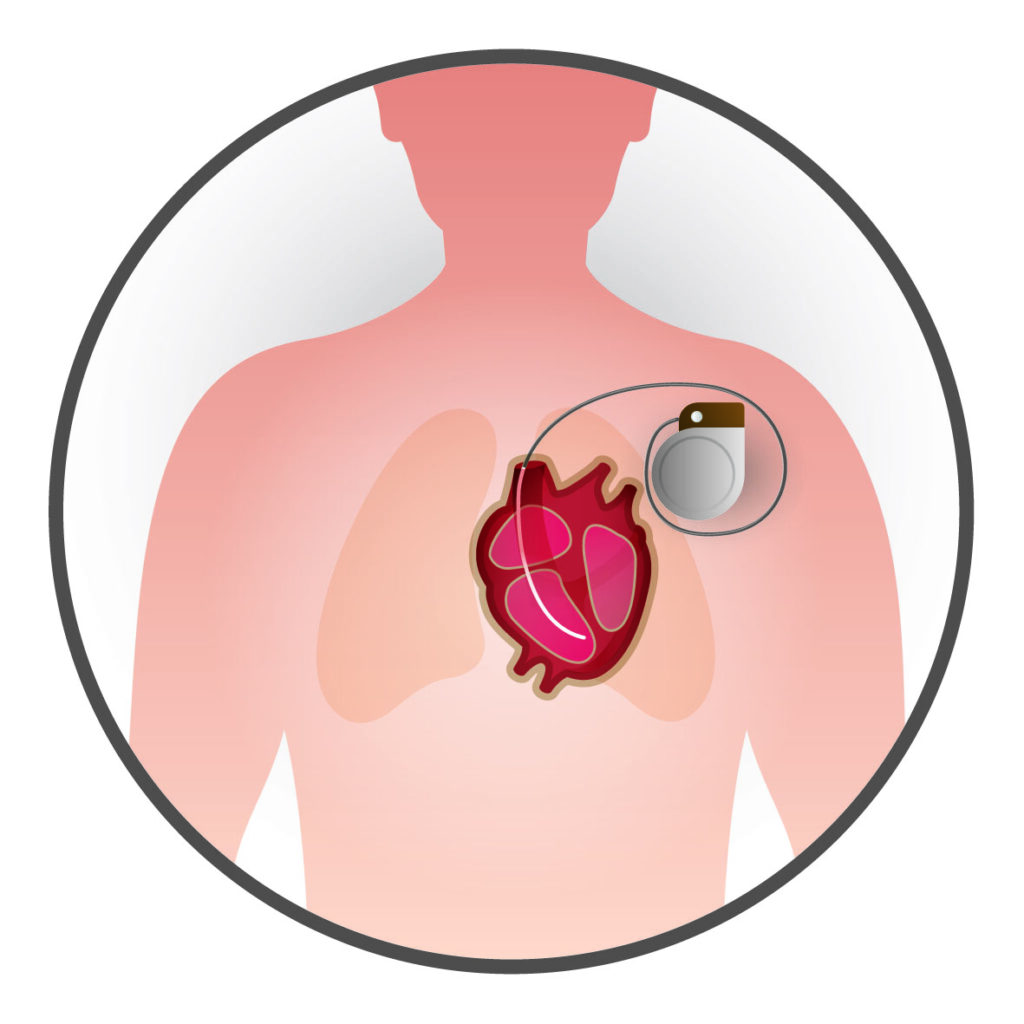
「植入式自動心臟復律除顫器(ICD) 簡單來說就是一種經微創手術植入的心臟電子儀器,可自動偵測心律失常,並在需要時自動發放高壓電流電擊心臟以恢復正常心率,減低猝死風險。傳統ICD需經鎖骨下靜脈植入心內,但新型的ICD電極可在皮下植入,大大減少了心血管內電極併發症的風險。」至於哪些群組值得考慮植入ICD呢?陳醫生表示可分為「一級預防」和「二級預防」。
二級預防:主要是針對俗稱「死過翻生」的患者、曾試過室性心律失常或心臟驟停,經搶救後康復,須要植入ICD減低再次發生猝死風險。
一級預防:簡單來說就是「未發病先安裝」,未試過出現心臟驟停的情況下預先植入ICD,主要針對心源性猝死的高危人士,例如已有嚴重心臟衰竭症狀,嚴重心功能不全(如左心室射血指數LVEF <35%)或患有某些嚴重先天性心肌疾病、高危失天性心律疾病人士等。 現時植入式 ICD的電極一般可維持使用超過十幾年無需更換,而電池的耐用度則視乎需要除顫器發出電擊的頻率,一般介乎5至9年不等。新型ICD是皮下植入,即使更換電池也不是大手術,只需切開該部位的皮膚把ICD取出便可進行更換。 雖然除顫器有助防止猝死,但陳杰醫生強調,「除顫器並不是一勞永逸,它能有效減少猝死的風險,但不會把根源性的心臟疾病治好。所以如患者本身有任何可導致猝死的心臟問題,植入除顫器後仍需繼續接受治療,醫治病根。上醫治未病,預防與及早控制心臟病的高危因素(戒煙、避免酗酒、減肥、規律運動、健康飲食、及早治療三高),才是一般人口預防心源性猝死最有效的措施。
資料來源
1. Stamatakis E, Gale J, Bauman A, Ekelund U, Hamer M, Ding D. Sitting Time, Physical Activity, and Risk of Mortality in Adults. J Am Coll Cardiol. 2019 Apr 30;73(16):2062-2072. doi: 10.1016/j.jacc.2019.02.031. Erratum in: J Am Coll Cardiol. 2019 Jun 4;73(21):2789.
2. Wong CX, Brown A, Lau DH, Chugh SS, Albert CM, Kalman JM, Sanders P. Epidemiology of Sudden Cardiac Death: Global and Regional Perspectives. Heart Lung Circ. 2019 Jan;28(1):6-14. doi: 10.1016/j.hlc.2018.08.026.
3. Harmon KG, Drezner JA, Wilson MG, Sharma S. Incidence of sudden cardiac death in athletes: a state-of-the-art review. Br J Sports Med 2014;48:1185-92.
4. Van Camp SP, Bloor CM, Mueller FO, Cantu RC, Olson HG. Nontraumatic sports death in high school and college athletes. Med Sci Sports Exerc. 1995;27:641-647
5. Arrhythmias And Clinical EP
Kit Chan, Kuang An Wan, Sai Chau Leung, Jessica Wai Ling Poon, Natalie Leung, Ngai Shing Mok, and Yuk Kong Lau. CARDIAC ARREST AND NON-FATAL MYOCARDIAL INJURY AMONG MARATHON RUNNERS: 15 YEARS’ EXPERIENCE OF THE HONG KONG STANDARD CHARTERED MARATHON. J Am Coll Cardiol. 2017 Mar, 69 (11_Supplement) 324
6. Fairweather D, Beetler DJ, Di Florio DN, Musigk N, Heidecker B, Cooper LT Jr. COVID-19, Myocarditis and Pericarditis. Circ Res. 2023 May 12;132(10):1302-1319. doi: 10.1161/CIRCRESAHA.123.321878.
