
心血管疾病是都市人最大的健康威脅之一,而最常見的問題是冠心血管阻塞,即冠心病。常用於治療冠心病的手術有兩種:通波仔,以及搭橋手術。但病人往往不清楚,他們什麼時候應該通波仔、什麼時候應該搭橋?
心臟科專科醫生郭俊傑表示,首先應知道什麼時候需要做心臟的「介入性手術」。「通波仔或搭橋都屬於介入性治療手術。當病人的心血管出現嚴重阻塞,,即使服藥仍不能將血流改善,而引致出現症狀,例如因為血管阻塞無法將氧氣送到心臟肌肉而出現心絞痛和呼吸困難;或心臟功能下降而出現心衰竭的病徵;又或因血流量減少引致心律不正,以上幾種都是心血管需要介入性治療的指標。」
此外也有一些客觀指標,例如心血管阻塞的程度。「在這方面,可能不同醫生的看法會有少許分別,」郭醫生說,「心臟有三條主要血管,中間一條,左右各一條,統稱為冠狀動脈。任何一條血管任何一個位置阻塞,都有機會導致下游的肌肉缺氧。現時比較籠統的說法是,當冠狀動脈阻塞七成或以上,便需要考慮介入手術。但事實上,即使阻塞七成也要看是哪一條血管和哪一個位置。」
他舉例表示,若是旁支血管,或阻塞位置處於血管下游,即使塞了七成所影響的心臟肌肉範圍也未必很大,不一定急需介入手術;相反,若是主要血管的上游位置,例如主幹或左前幹支,由於影響範圍較大,可能阻塞五成以上以致血管通道面積下降至少於四平方毫米,已需要考慮介入手術,所以「七成」這個數據並非一成不變的。為了避免病人有急性冠心病的風險,醫生會考慮個別病人整體的情況和客觀準則綜合評估,再決定是否需要進行介入手術。
一旦判斷病人需要介入手術,便面臨通波仔或搭撟手術的選擇。
「簡單來說,通波仔是一種微創手術,病人接受局部麻醉,在手腕或大腿動脈插進一條喉管,再經由這喉管出入之後通波仔的導管、導絲(路軌)、儀器、球囊及支架等。但有些病人會誤解,以為通波仔是將血管內積聚的斑塊剷去或刮走,其實不是的,通波仔主要是將阻塞的位置重新撐開,並放置藥性支架,目的是擴闊通道、恢復血流,所以血管內積聚的斑塊是不會剷去的,而術後一般翌日已可出院。」郭醫生表示。
而搭橋手術則不是擴闊通道,而是建造繞道。「搭橋手術需要全身麻醉,開胸,亦需要使用人工心肺,因為手術期間心臟是停頓的。醫生會從病人腳部或其他部位(如胸腔或手臂)截取血管,在大動脈和冠狀動脈進行接駁,繞過阻塞的位置恢復血流。若有多於一個位置阻塞,就需要一次過搭幾條橋,所以是一個超大型手術,需時較長,風險較高,一般需留醫一、兩星期,而復原時間最少需要幾星期。」
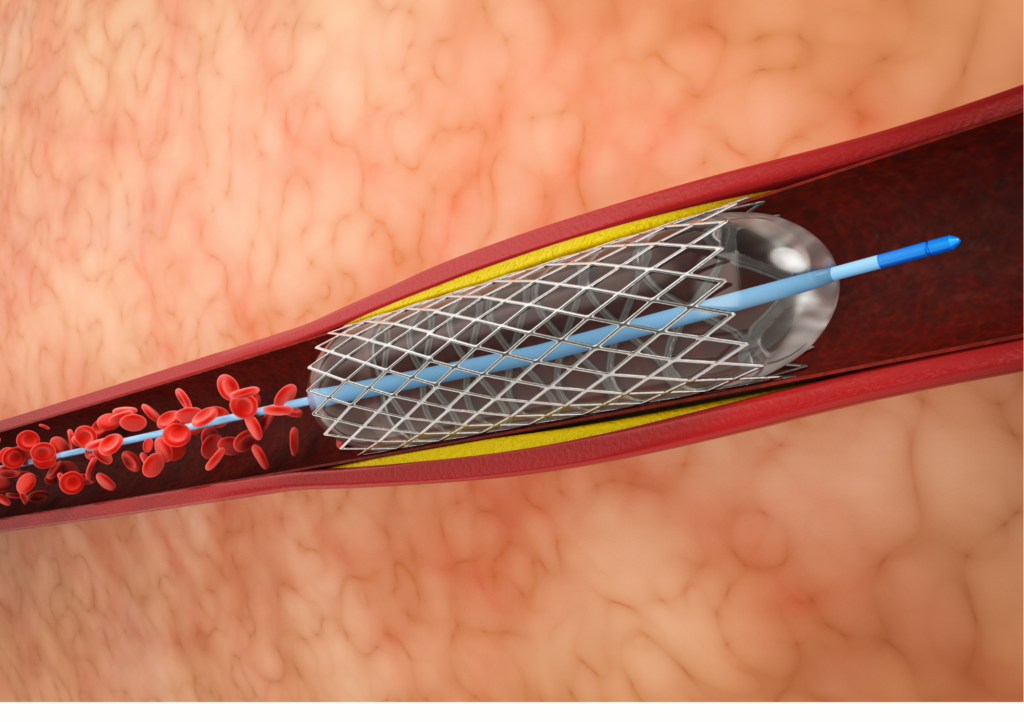
因此,在選擇通波仔或搭橋手術時,一般會依循以下幾個普遍標準:
1. 若病人的情況容許通波仔,會首先考慮通波仔,因為搭橋始終是一個創傷性較大和風險較高的手術。
2. 若病人的心血管阻塞程度經評估後,認為通波仔成功率低及復發風險高,會考慮搭橋。
3. 曾做過通波仔但較短時間後復發(對支架過敏或反應不良),亦會考慮搭橋。
4. 搭橋手術的先決條件是病人身體狀況和器官機能是否適合。
郭俊傑醫生|心臟科專科
