
根據香港癌症資料統計中心數據,前列腺癌是港男第三大常見癌症,更是第四大致命癌症。
前列腺癌如能及早發現,癌細胞並未擴散,便有許多方法可以治療。泌尿外科專科醫生林沛泓表示,主要處理方有三種,第一種是積極監察。他解釋,前列腺癌與其他癌症不同,如果前列腺癌組織被判定為低風險,並不會即時威脅病人性命,一般來說未必需要進行根治性治療,「因為有機會帶嚟長遠後遺症,就唔係咁值。」他表示,這類病人只需定期驗血、接受磁力共振檢查,甚至抽組織化驗,便已經足夠,「真係唔好彩有病變,先安排根治性治療都未遲。」
至於第二種處理方法是微創手術,透過機械臂輔助,以微創方式切除癌組織。第三種處理方法則是「電療」,由腫瘤科醫生透過儀器將輻射聚焦於前列腺內的癌組織甚至附近淋巴組織,把腫瘤清除,是一種已累積了多年經驗的有效方法。林醫生表示,中度及高度風險病人都可以考慮上述兩種手段。
兩個考慮因素
他指出,選擇微創手術還是電療,有兩個因素要考慮,首先是「病人因素」,例如病人曾多次接受其他腹部手術,或被評估為麻醉風險較高,手術便未必是最佳選擇,或可考慮「電療」。其次是「病理因素」,例如病人癌細胞屬於高風險,已有入侵附近織織跡象,便可能要選擇「電療」。
傳統電療方式好處是不用全身麻醉,不用留院,但電療本身也會有副作用,例如有機會波及癌組織附近的器官,最壞情況是影響到膀胱、直腸和肛門,導致經常要去洗手間,甚至出血。
新法降低誤傷機率
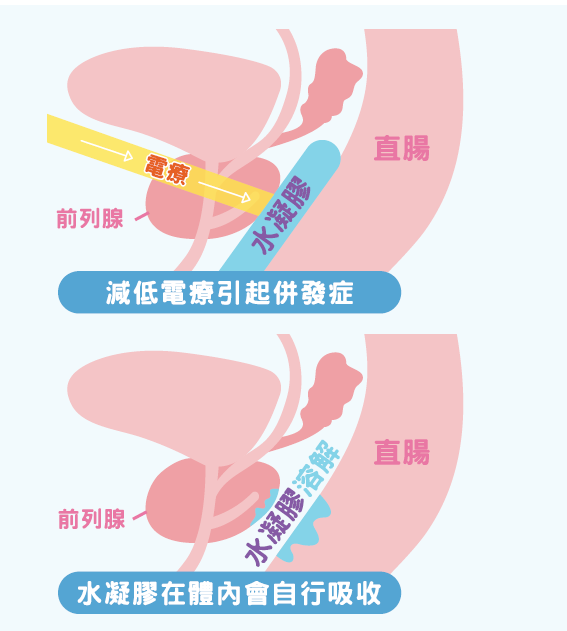
為了避免誤傷膀胱、直腸和肛門,林沛泓醫生表示,近年流行電療前,腫瘤科醫生先於病人會陰位置注入水凝膠,阻隔前列腺與肛門,「電傷肛門嘅機會就減低好多。」他補充,注入水凝膠不單有效降低風險,整個電療的療程也可以縮短至1-2星期。他提醒,前列腺癌比其他癌症進展緩慢,如果不幸較遲發現,可能已擴散,最常見是擴散至淋巴和骨,因此男士們如有懷疑,便要盡早求診檢查。
林沛泓醫生 | 泌尿外科專科
